El virus del Nilo Occidental puede causar una enfermedad mortal del sistema nervioso. Se encuentra por lo común en África, Europa, el Oriente Medio, América del Norte y Asia occidental.
Se mantiene en la naturaleza mediante un ciclo que incluye la transmisión entre aves y mosquitos. Puede infectar a los seres humanos, los caballos y otros mamíferos.
En España, los primeros estudios sobre la circulación de WNV datan de los años 70 del siglo pasado, pero empieza a estudiarse más intensamente su presencia en reservorios y vectores a principios de los años 2000.
En 2007 el virus fue aislado por primera vez en España en dos águilas reales en la provincia de Toledo. Desde entonces, se ha detectado la presencia del virus (o los anticuerpos) en diversas especies de aves en muchas regiones de España, sobre todo en Andalucía, pero también en Extremadura, Castilla-La Mancha, Castilla y León y Cataluña.
En septiembre de 2010 se declararon los primeros focos de enfermedad equina en la provincia de Cádiz. Desde entonces, todos los años se declaran brotes de esta enfermedad en las provincias occidentales de Andalucía.
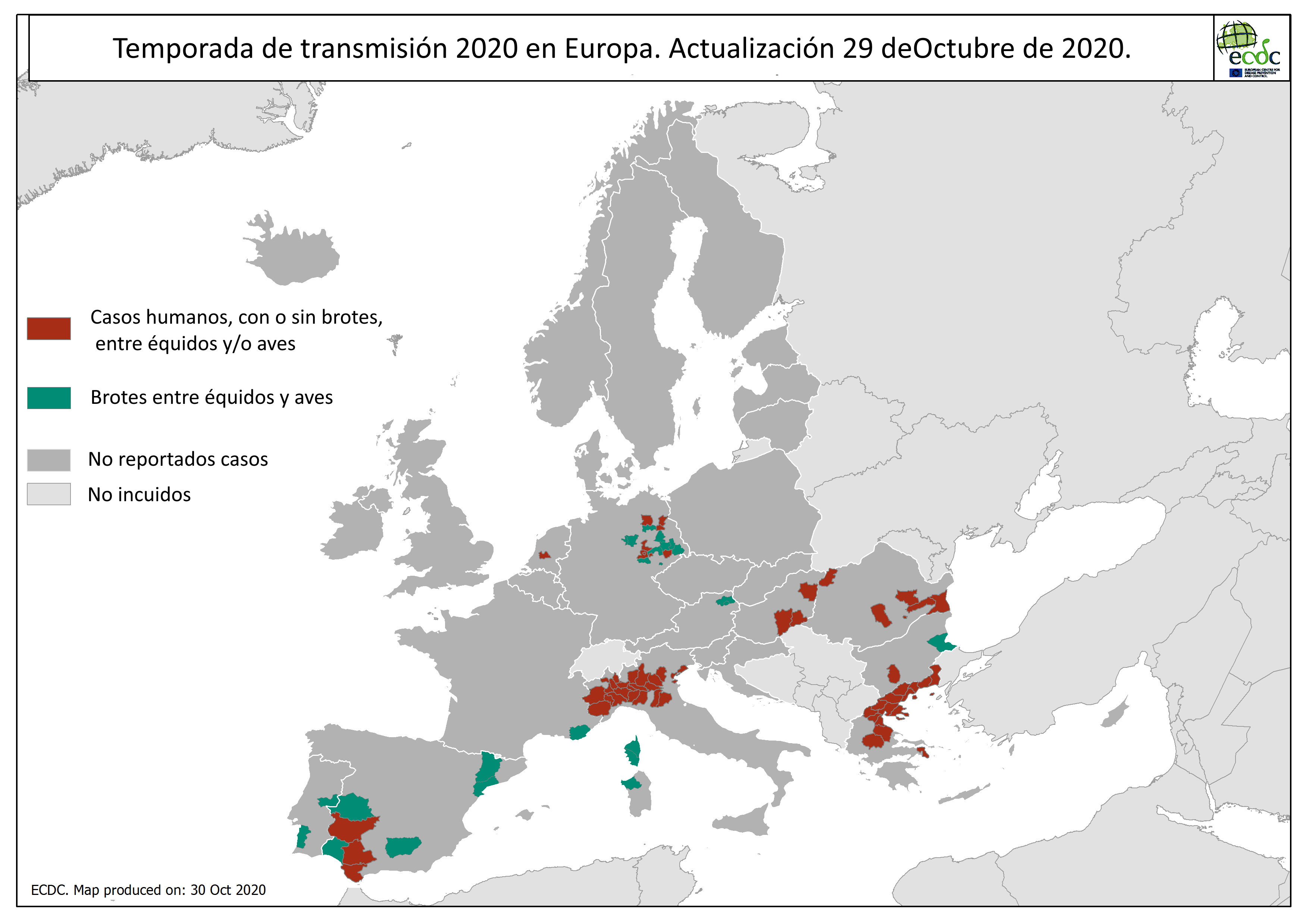
La temporada de transmisión en 2020 ha resultado ser especialmente intensa, con 100 focos equinos declarados hasta el 25 de septiembre, siendo Cádiz, Huelva y Sevilla las provincias más afectadas. Tarragona, Badajoz y Jaén también han reportado casos en 2020
En humanos, el primer caso en nuestro país fue detectado en la provincia de Badajoz en 2004. Desde entonces, solo se habían confirmado seis casos más, todos en Andalucía Occidental. Sin embargo, en 2020 se ha producido el brote más importante hasta la fecha con 67 casos declarados (seis en Cádiz y 61 en Sevilla) y siete personas fallecidas (a fecha 25 de septiembre de 2020), lo que, unido al caso humano más reciente en Extremadura (23 de septiembre) hace de España el segundo país europeo más afectado esta temporada. Estos datos reflejan una circulación muy intensa del virus en el Suroeste de España.
Hasta mediados de septiembre de 2020 se han reportado 209 casos humanos y 21 muertes en toda Europa, siendo Grecia el país con más incidencia, seguido por España e Italia.
Fuentes:
- ANECPLA Revista INFOPLAGAS NUM 95/2020 OCTUBRE
- Organización Mundial de la Salud (OMS).
- Centro Europeo para el Control y la Prevención de Enfermedades.

Datos y cifras:
Transmisión y cuadro clínico:
La infección del ser humano suele ser el resultado de las picaduras de mosquitos que se infectan cuando pican a aves infectadas, en cuya sangre circula el virus durante algunos días. El virus pasa a las glándulas salivales del mosquito, que cuando pica puede inyectar el virus a los seres humanos y los animales, en los que luego se multiplica y puede causar enfermedad.
El virus se transmite también por el contacto con otros animales infectados o con su sangre u otros tejidos. Se han producido unos pocos casos de infección en seres humanos por trasplantes de órganos, transfusiones sanguíneas y la leche materna, aunque se ha notificado un caso de transmisión transplacentaria de la madre al hijo.
Hasta la fecha no se ha confirmado ningún caso de transmisión de persona a persona por el contacto social ordinario; tampoco se ha producido la transmisión del virus al personal sanitario cuando se toman las precauciones ordinarias de control de infecciones. Sí se conocen casos de transmisión del virus a personal de laboratorio.
La infección por el virus del Nilo Occidental es asintomática en aproximadamente un 80% de las personas infectadas. Aproximadamente un 20% de las personas infectadas por este agente patógeno presentan la fiebre del Nilo Occidental, que se caracteriza por fiebre, dolores de cabeza, cansancio, dolores corporales, náuseas, vómitos y, a veces, erupción cutánea (del tronco) y agrandamiento de ganglios linfáticos.
Los síntomas de afección grave son dolores de cabeza, fiebre elevada, rigidez de nuca, estupor, desorientación, coma, temblores, convulsiones, debilidad muscular y parálisis. Se calcula que aproximadamente 1 de cada 150 personas infectadas llegan a padecer una afección más grave. Esta puede presentarse en personas de cualquier edad, si bien los mayores de 50 años y las personas con inmunodeficiencia tienen el mayor riesgo al respecto.
El periodo de incubación suele durar entre 3 y 14 días.
Prevención:
Para lograr un control efectivo de la enfermedad, que permita la detección temprana de casos y la implementación de medidas de control, es necesario establecer una vigilancia sanitaria en aquellas zonas que presenten riesgo para la circulación del virus.
Existen herramientas específicas para establecer cuáles son estas zonas:
- El Centro Europeo para el Control y la Prevención de Enfermedades (ECDC) ha elaborado una 'Herramienta de análisis de riesgo para el virus West Nile'. En ella se establecen una serie de condiciones que determinan las actividades de vigilancia y acciones de salud pública que son aconsejables en cada caso.
- En España, los Ministerios competentes (Agricultura y Sanidad) coordinan las actividades de vigilancia que deben ser implementadas por las Comunidades Autónomas en función de los riesgos estimados en sus territorios. Esencialmente, estas tareas van dirigidas a detectar la circulación del virus tanto en los hospedadores vertebrados (aves y équidos) como en los insectos vectores (mosquitos) en aquellas zonas de riesgo tales como las áreas cercanas a humedales, estuarios, marismas, lagunas, embalses, regadíos, etc., donde la abundancia de mosquitos y de aves aconseja esta vigilancia.
- La vigilancia en animales (équidos, aves) y parte de la vigilancia entomológica es coordinada por el Ministerio de Agricultura, Pesca y Alimentación (Red de Alerta Sanitaria Veterinaria, RASVE).
- La vigilancia en humanos, y, en parte, la vigilancia entomológica, se coordina desde el Ministerio de Sanidad a través del Instituto de Salud Carlos III.
- El control sobre esta enfermedad se complementa con una serie de medidas recogidas en el 'Manual práctico de operaciones en la lucha frente a la fiebre del Nilo Occidental en explotaciones equinas' del Ministerio de Agricultura.
Desde el punto de vista de salud pública se establece “la exclusión de sangre de donantes que hayan estado en zonas con casos humanos, hasta 28 días después de abandonar la zona”, o medidas para el control de las poblaciones de vectores “localizando los criaderos de mosquitos y/o los mosquitos adultos, según indique la evaluación de riesgo”.
Medidas preventivas que podemos tomar en nuestra vida cotidiana: